Причины и механизм развития пролежней
Пролежни (decubitu) – это дистрофические, язвенно-некротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавления, нарушения местного кровообращения и нервной трофики.
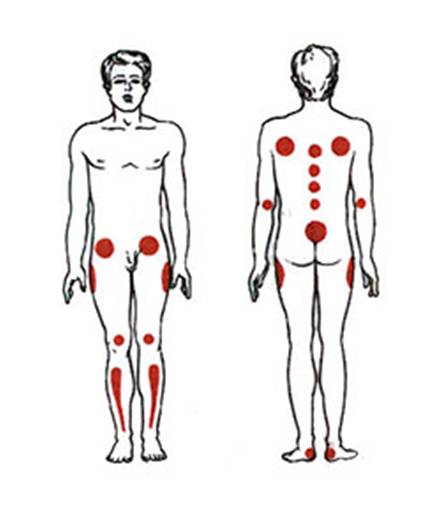
Место образования пролежней зависит от положения больного, наиболее частые места их локализации:
- в положении на спине: затылок, лопатки, локти, крестец, пятки;
- в положении сидя: лопатки, седалищные бугры, стопы ног;
- в положении на животе: ребра, гребни подвздошных костей, колени, пальцы ног с тыльной стороны;
- в положении на боку: область тазобедренного сустава (область большого вертела).
В зависимости от преобладания одного из этих факторов пролежни делят на экзогенные и эндогенные.
Экзогенные пролежни. В возникновении экзогенных пролежней основную роль играет фактор длительного и интенсивного сдавливания мягких тканей (особенно в тех местах, где близко расположены костные выступы: в области лодыжек, бугра пяточной кости, мыщелков и вертелов бедренной кости и т.п.) между костью и каким-либо внешним предметом (поверхность матраца, гипсовая повязка, шина и т.д.).
Эндогенные пролежни. В возникновении эндогенных пролежней главную роль играет фактор ослабления организма, глубокого нарушения его основных жизненных функций и трофики тканей (истощенные тяжелобольные, нередко страдающих сахарным диабетом, вынужденные в течение длительного времени лежать в постели неподвижно).
Эндогенные нейротрофические пролежни возникают у больных с органическими нарушениями нервной системы (контузия спинного мозга, кровоизлияние в мозг и т.д.). Основную роль в возникновении этого вида пролежней играют резкие нейротрофические расстройства.
1 стадия: устойчивое покраснение кожи, не проходящая после прекращения давления; кожные покровы не нарушены.2 стадия: стойкое покраснение кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Почему у здоровых людей никогда не бывает пролежней? - Они могут свободно двигаться, перемешать тяжесть своего тела при ходьбе, сидя, лежа и даже во сне.
У больных, долгое время находящихся в постели или кресле, часто появляются пролежни. В чем же причина?
Каждая клетка человеческого организмы нуждается в поступлении кислорода, воды и питательных веществ, а также в удалении из нее продуктов жизнедеятельности. Кровь приносит по системе капилляров к клеткам необходимые вещества и уносит «отходы»; таким образом, осуществляется обмен веществ, необходимый для поддержания жизнедеятельности клетки. Этот процесс происходит до тех пор, пока кровь движется по капиллярам. Что же происходит, если часть из них по какой-то причине перестает работать?
Тончайшие капилляры кожи при оказании на них давления перекрываются. В обычных условиях здоровая кожа имеет розовый цвет за счет крови, текущей по сосудам. Возьмем пустой стеклянный стакан, сильно сожмем его и посмотрим сквозь прозрачные стенки на пальцы. Там, где пальцы давят на стенки стакана, видны бледные участки ишемии, вызванные остановкой кровообращения. Теперь поставим стакан. Кончики пальцев сразу розовеют, так как движение крови возобновится.
Какое отношение имеет нарушение движения крови в капиллярах к риску возникновения пролежней? Чтобы ответить на этот вопрос, рассмотрим еще один пример. Когда мы лежим на спине, большая часть давления ноги приходится на пятку (одно из наиболее типичных мест развития пролежней). Вся тяжесть ложится на небольшую поверхность кожи, находящуюся непосредственно под костью. Положите свои пальцы под пятку лежащего человека, Вы почувствуете тяжесть, сконцентрированную в этом месте. Этого давления достаточно, чтобы пережать кровеносные сосуды между костью пятки и поверхностью кожи и остановить движение крови. Если пятка в таком положении находится довольно долго, недостаточное кровоснабжение приводит к гибели части клеток, и развивается пролежень.
Пролежни появляются там, где выступающие части костей вжимают мягкие ткани в поверхность кровати или кресла. Под костными выступами давление веса тела концентрируется на небольшом участке поверхности кожи, обусловливая сильное сдавливание кровеносных сосудов и блокируя кровоток.
Если движение крови блокировано надолго, то значительное количество клеток отмирает. В течение нескольких дней мертвые клетки распадаются, и образуется язва – пролежень.
Схожие процессы в тканях происходят и в положении сидя, только кроме давления на ткани действуют еще и силы сдвига.
Нарушение подвижности, сдавливание тканей и сосудов, смещение кожных покровов относятся к механическим факторам образования пролежней. Однако существует и ряд физиологических факторов: сопутствующие инфекции, анемия, неполноценное питание и снижение массы тела, поражение спинного мозга и периферических нервов. Пролежни возникают обычно при сочетанном воздействии этих факторов.
Профилактика и лечение пролежней в настоящее время является серьезной медико-социальной проблемой. Особая трудность заключается в том, что из-за сложного патогенеза пролежневого процесса, используемые лекарственные средства часто бывают мало эффективны.
Их применение не устраняет главную причину возникновения пролежней - недостаточное кровоснабжение кожи, подкожной клетчатки и мягких тканей.
В связи с серьезностью проблемы и большим количеством пациентов, страдающих пролежнями, ученые-фармакологи ведут активный поиск высокоэффективных лекарственнх средств для местного лечения трофических нарушений кожного покрова (Гошадзе К.А., 2008).
